زخم پای دیابتی چگونه ایجاد میشود؟
- Home
- زخم پای دیابتی چگونه ایجاد میشود؟
افراد دیابتی به دلیل قند خون بالا در طولانی مدت مستعد مشکلات متعددی از جمله پای دیابتی هستند. هنگامی که بدن نمیتواند انسولین به مقدار کافی تولید کند یا این که انسولین تولید شده را به طور موثری استفاده کند، فرد مبتلا به دیابت است.
انسولین هورمونی است که وظیفهی آن کمک به سلولها در جذب گلوکز (قند) خون و مصرف انرژی است؛ بنابراین زمانی که قند موجود در خون وارد سلولها نشود، قند موجود در پلاسمای خون بالا میرود.
سطح بالای قند خون برای طولانی مدت میتواند به قسمتهای مختلف بدن آسیب برساند. از جمله مهمترین عوارض دیابت میتوان به موارد زیر اشاره کرد؛
۱. ضعف بینایی: بیماران دیابتی ممکن است مشکلاتی در انتهای مویرگ چشمی خود داشته باشند. به این تغییرات مویرگی شبکیه رتینوپاتی میگویند. رتینوپاتی مهمترین عامل نابینایی در بیماران دیابتی است که کمتر از ۶۵ سال سن دارند.
۲. بیماری قلبی: قندخون بالا به سرخرگها، سیاهرگها و مویرگها آسیب میرساند. احتمال سکته قلبی در افراد دیابتی دوبرابر افراد دیگر است. عوارض سکته قلبی در بیماران دیابتی بسیار شدید است و اغلب باعث از کار افتادگی عضوی از بدن یا حتی مرک بیمار دیابتی میشود.
۳. بیماری کلیوی: قندخون بالا به نفرونها آسیب میرساند و آنها را زخمی و غلیظ میکند. نیمی از مبتلایان دیابت از آسیبهای کلیوی رنج میبرند. این آسیبها به گونهای است که ممکن است فرد به دیالیز یا پیوند کلیه احتیاج داشته باشد.
۴. فشار خون: دیابت باعث افزایش تری گلیسرید و چربی خون میشود. این مواد در رگهای اصلی بدن تجمع میکنند و دیواره رگهای بدن تنگتر میشود. این مورد باعث اختلال خون رسانی به اندامها و افزایش فشار خون میشود.
۵. قطع عضو: عارضه قطع عضو که اغلب با قطع شدن قسمتی یا تمام پا همراه است در بیماران دیابتی بسیار شایع است. بی توجهی به یک زخم کوچک میتواند باعث قطعی عضو شود. در اغلب موارد یک عفونت جزئی تا استخوان گسترش میِیابد و در انتها درمانی جز قطع عضو باقی نمیماند. ۶۰ درصد قطع عضو در جهان به بیماران دیابتی تعلق میگیرد.
بیشتر بخوانید : درد نوروپاتیک چیست و چگونه درمان میشه ؟
دیابت با چند مکانیسم موجب زخم پای دیابتی میشود. معمولاً علت اصلی ایجاد زخم فقدان حس درد در زمینه نوروپاتی است. از طرفی دیگر خود نوروپاتی پوست پا را خشک و شکننده میکند و استعداد ترک برداشتن پوست را افزایش میدهد.
از طرف دیگر به علت اختلال سیستم ایمنی، ساز و کار مقابله با میکروبها در افراد دیابتی اختلال دارد و زخم افراد دیابتی در عفونی شدن قرار دارد. از طرف دیگر به علت درگیری عروقی، خون رسانی به بافتهای آسیب دیده مختل است و همین ترمیم بافت را با اختلال مواجه میکند.

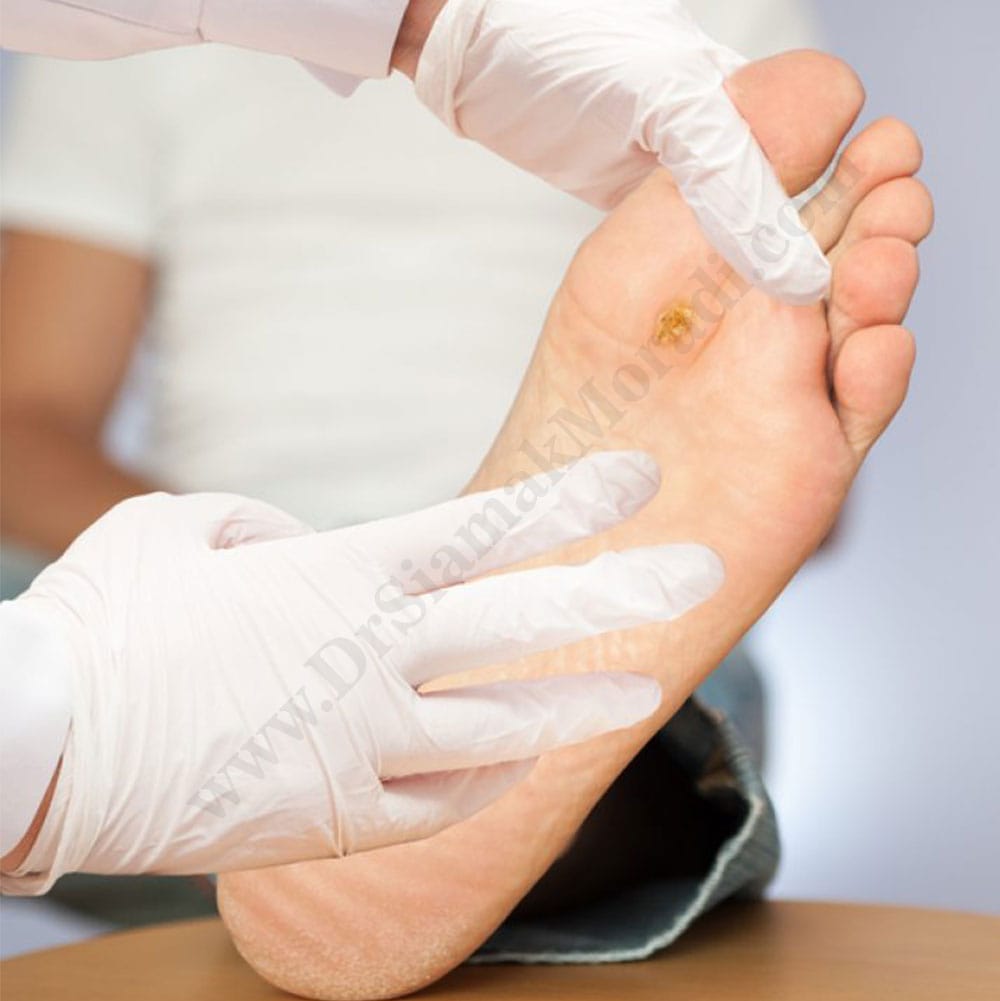
زخم پای دیابتی در اثر آسیبدیدگی و عوارض نوروپاتیک (مربوط به عصبها) و عروقی (مربوط به رگهای خونی) ناشی از بیماری دیابت ایجاد میشوند.
آسیب عصبی ناشی از بیماری دیابت، باعث تغییر یا از دست دادن کامل حس پا میشود. فشار وارده از کفش، بریدگیها، ضربدیدگی و کبودی و یا هرگونه آسیب به پاها میتواند مورد غفلت قرار بگیرد. از دست دادن حس پا باعث میشود بیمار از مجروح شدن پوست خودآگاهی پیدا نکرده و درنتیجه ممکن است پوست پای او از بین برود، تاول بزند و یا به یک زخم تبدیل گردد.
• افرادی که از انسولین استفاده میکنند (بیماران دیابتی که به بیماریهایی مانند کلیه، چشم و بیماریهای قلبی مبتلا شدهاند)
• اضافهوزن داشتن
• استفاده از الکل و دخانیات
ایجاد زخم با توجه به ترکیبی از عوامل، ازجمله:
• عدم حس در پاها، گردش خون ضعیف
• تحریک شدن پا (مانند وارد آمدن فشار بر پا یا سایش آن)
• انواع نوروپاتی
• ناهنجاریهای پا (مانند پینه پا یا پا چکشی)
• قند خون کنترل نشده
• تروما یا ضربه
• پوشیدن کفش نامناسب
• وجود سابقه زخم پای دیابتی
بیماریهای عروقی میتوانند شرایط یک زخم پای دیابتی را پیچیدهتر کنند، زیرا که توانایی بدن در درمان و بازسازی خود کاهشیافته و خط ابتلای به عفونتها افزایش مییابد.
درجه بندی واگنر جهت تشخيص شدت درگیری پاي ديابتي مورد استفاده دارد:

همه افراد مبتلا به دیابت در معرض خطر زخم پا هستند که میتواند علل مختلفی داشته باشند. برخی از این عوامل میتواند خطر بروز زخم پا را افزایش دهد، از جمله:
بهترین راه برای پیشگیری از مشکلات ناشی از زخمهای دیابتی آن است که از ایجاد زخم در محلهای حساس جلوگیری شود. برای این منظور:
هر روز وضعیت پاهای خود را بررسی کنید : به هر گونه تاول، پینه، ساییدگی و قرمزی که در پاها میبینید، به دقت توجه کنید. این کار مهمترین اقدامی است که شما میتوانید در جهت جلوگیری از زخم پای دیابتی انجام دهید.
به پوست خود توجه کنید : به ضایعات پوستی کوچکی که ظاهراً ناچیز و خفیف به نظر میرسند مانند عفونت ریشه مو یا نواحی ملتهب کوچک در اطراف ناخنها به دقت توجه کنید.
پاهای خود را مرطوب نگه دارید : از کرمهای مرطوب کننده برای حفظ رطوبت و نرمی پوست پاهای خود استفاده کنید. اما لوسیونها و مواد مرطوب را در بین انگشتان پاهای خود نمالید، زیرا این کار میتواند منجر به تشکیل عفونتهای قارچی در بین انگشتها شود.
کفشهای طبی مناسب بپوشید : پوشیدن کفشهای مناسب و به اندازه پا میتواند به جلوگیری از تشکیل تاول در پاها کمک کند. همچنین استفاده از کفشهای دارای پنجه بسته، خطر آسیبدیدگی انگشتان پا را کاهش میدهد.

هر روز داخل کفشهای خود را بررسی کنید : افرادی که دچار نوروپاتی دیابتی میشوند، ممکن است بدون آنکه متوجه باشند یک سنگریزه یا سایر اجسام خارجی را در کفشهای خود حمل کنند.
از جورابهای طبی مناسب استفاده کنید: از جورابهایی استفاده کنید که رطوبت پوست شما را جذب و به خارج منتقل میکند. از پوشیدن جورابهای درزدار خودداری کنید. جورابهای مخصوصی که برای بیماران دیابتی طراحی شدهاند را میتوانید از بسیاری از فروشگاه لوازم بهداشتی و پزشکی تهیه کنید. جوراب های دیابتی بدون درز طراحی شده است که رطوبت را کنترل می کند و احتمال ورم کردن پای دیابتی را کاهش می دهد .
هر روز پاهای خود را بشویید: بعد از شستن پاها، تمام سطح پا بخصوص بین انگشتان را به دقت خشک کنید.
پینههای روی پا را با ملایمت بسایید : بعد از حمام کردن یا دوش گرفتن، پینههای روی پا را با استفاده از سنگ سنباده نرم یا سنگ پا به آرامی بسایید و جای آن را صاف کنید. دقت کنید که هرگز نباید پینهها را با تیغ یا ناخنگیر ببُرید.
ناخنهای پا را کوتاه و صاف نگه دارید: رشد زیر پوستی ناخنهای پا میتواند باعث ایجاد زخمها و مشکلاتی در پاها شود. از پزشک خود بخواهید که به طور منظم وضعیت پاهای شما را چک کند.
دیابت خود را کنترل کنید: برای پیشگیری از ایجاد زخم پای دیابتی لازم است بیماری دیابت خود را نیز تحت کنترل داشته باشید.
امروزه با توجه به پیشرفت های علمی، روش های درمانی گوناگونی برای درمان زخم پای دیابتی در دسترس است.
از جمله این روش ها میتوان به:

روش فنآوری مورد استفاده در سیستم درمان MICROVASCULAR THERAPY اولین بار برای درمان سرمازدگی در آمریکا مورد استفاده قرار گرفت. این روش فنآوری اولیه طی این سالها تحت نظر متخصصان این رشته گسترش، بازبینی و اصلاح گردیده است. در این روش با تحریک رگهای خونی باعث رشد و تکثیر شبکههای مویرگهای خون در بافتها گردیده که این فرآیند پایه و اساس رشد مجدد بافت و ترمیم عضو تحت درمان میباشد.
این روش درمان پای دیابتی همچنین باعث افزایش روندسوختوساز بافتها یا عضو تحت درمان گردیده. و موجب اکسیژن رسانی به بافت و گردش خون شده و به بهبود رگهای خونی کمک میکند که در نتیجه این امر از مسدود شدن و رسوب جداره داخل شریانها جلوگیری می گردد.
اکسیژنرسانی تنها بخشی از راه درمان زخم پای دیابتی می باشد. برای مبارزه با عفونت درمان توامان دارویی آنتی بیوتیکها نیز لازم میباشد گردش خون ایجاد شده حاصل از این روش درمان باعث افزایش کارائی داروهای آنتی بیوتیک به وسیله تقویت تاثیر دارو بر ناحیه زخم و نفوذ به بافت و عضو دچار عارضه می گردد.
طول درمان زخم پای دیابتی بسته به وسعت زخم و شدت درگیری و رعایت کردن نکات پیشگیری توسط بیمار، می تواند چندین هفته و ماه طول بکشد.
هرچه زودتر درمان را شروع کنید درمان کم هزینه تر و طول درمان کوتاه تر خواهد بود.

بیماران دیابتی به علت بی حسی در پاهایشان متوجه آسیب های بیرونی نمی شوند.
1- پابرهنه راه نروند.
2- اگر دچار ضایعه کالوس (پینه) هستند به پزشک مراجعه کنند.
3- خود سرانه اقدام به برداشتن میخچه و کالوس (پینه)نکنند.
4- مراقب باشند پای خود را نسوزانند و در زمان دوش گرفتن و یا استفاده از وسایل برقی جهت گرم کردن
5- انگشتان پا را در مقابل آتش گرم نکنند.
6- از کرم های مرطوب کننده جهت برطرف کردن خشکی پا استفاده نمایند.
7- در صورت ایجاد تاول و زگیل و ترک پوستی هرگز اقدام به خود درمانی نکنند.

عضو هیات مدیره انجمن درد ایران و عضو انجمن جهانی درد امریکا (IASP) می باشم. همچنین عضو کارگروه ستاد سلولهای بنیادی نهاد ریاست جمهوری نیز هستم. در حوزه های مختلف کنترل و درمان انواع دردهای بدن به بیماران و مراجعه کنندگان خدمات ارائه میکنم.
آخرین نظرات